ผู้หญิงที่ได้รับการผ่าตัดคลอดอาจทนได้ดีและให้กำเนิดลูกหนึ่งสองสามคนขึ้นไป จริงอยู่การมีทารกในครรภ์ความเป็นอยู่ความสามารถในการคลอดบุตรในอนาคตด้วยตัวเองโดยไม่ได้รับความช่วยเหลือจากศัลยแพทย์การคาดการณ์สำหรับการวางแผนการตั้งครรภ์ครั้งต่อไปขึ้นอยู่กับสิ่งต่างๆเช่นแผลเป็นบนมดลูกโดยตรง แผลเป็นยังคงอยู่เป็นสิ่งที่หลีกเลี่ยงไม่ได้ ในบทความนี้เราจะบอกคุณว่าแผลเป็นเกิดขึ้นได้อย่างไรอะไรเป็นตัวกำหนดความสม่ำเสมอหรือความล้มเหลววิธีการตรวจสอบและอะไรคือบรรทัดฐานสำหรับความหนาของแผลเป็น
มันเกิดขึ้นได้อย่างไร?
ในการผ่าตัดคลอดทารกในครรภ์และหลังคลอดจะถูกเอาออกโดยการผ่าที่มดลูก แผลสามารถอยู่ในแนวตั้งได้หากจำเป็นต้องเอาเด็กออกโดยเร็วที่สุด (ในบางกรณีที่มี CS ฉุกเฉิน) หรือแนวนอนในส่วนล่างของมดลูกในระหว่างการผ่าตัดเลือก หลังผ่าขอบบริเวณรอยบากจะถูกดึงเข้าด้วยกันและเย็บด้วยแผลผ่าตัดแบบพิเศษที่ดูดซับได้เอง แผลเป็นจะเกิดขึ้นที่บริเวณรอยบากตั้งแต่วินาทีนี้และภายในเวลาประมาณ 2 ปี
ภายในหนึ่งวันหลังจากการผ่าตัดคลอดการรวมกลุ่มของคอลลาเจนและเส้นใยไฟบรินจะทำให้เกิดการยึดติดของขอบที่ถูกตัด ในสถานที่ของการยึดเกาะ myocytes ใหม่จะเริ่มก่อตัวขึ้น - เซลล์ของเนื้อเยื่อมดลูกจะมีการสร้างเส้นเลือดเล็ก ๆ หลังจากผ่านไปหนึ่งสัปดาห์เส้นใยยืดหยุ่นจะปรากฏขึ้นคอลลาเจนจะถูกผลิตขึ้น การสร้างเซลล์มดลูกใหม่จะเสร็จสิ้นประมาณสามสัปดาห์หลังการผ่าตัด นี่เป็นสถานการณ์ในอุดมคติ แต่ในทางปฏิบัติอาจแตกต่างกันเล็กน้อย
เมื่อสัมผัสกับปัจจัยลบพื้นที่ของการเจริญเติบโตของเนื้อเยื่อไฮยาลิไนซ์จะพบในเซลล์เม็ดเลือดใหม่ สัดส่วนของเนื้อเยื่อเกี่ยวพันหยาบมีผลเหนือกว่า บางครั้งกระบวนการ sclerotic จะสังเกตเห็นรอบ ๆ หลอดเลือดที่เกิดขึ้นและในเนื้อเยื่อข้างเคียง สิ่งนี้มักนำไปสู่การก่อตัวของแผลเป็นคีลอยด์ทางพยาธิวิทยา
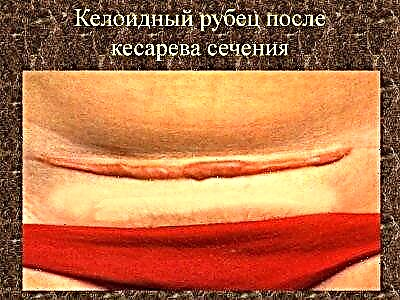
ในกรณีนี้ไม่สำคัญว่าจะเป็นแนวยาวหรือตามขวาง แผลเป็นดังกล่าวไม่เพียง แต่ดูไม่น่าดู (แพทย์วินิจฉัยสามารถมองเห็นได้) แต่ยังไม่เป็นที่พึงปรารถนาสำหรับการวางแผนการตั้งครรภ์ สาเหตุที่ทำให้แผลเป็นเกิดขึ้นจากความเด่นของเนื้อเยื่อหยาบเกี่ยวพันหรือการสร้างเซลล์เม็ดเลือดไม่เพียงพอนั้นมีมากมายและยังไม่เป็นที่เข้าใจ เป็นที่ยอมรับโดยทั่วไปว่ากระบวนการนี้ได้รับอิทธิพลจาก:
- ภาวะแทรกซ้อนในช่วงหลังผ่าตัดการติดเชื้อการอักเสบ
- สถานะของจุลินทรีย์ในระบบสืบพันธุ์ของหญิงหลังคลอด
- สุขภาพโดยทั่วไปของผู้หญิงก่อนคลอดบุตร
- สถานที่ของแผลและเทคนิคการเย็บแผลภายในซึ่งเป็นทักษะของศัลยแพทย์
นอกจากนี้ความเสี่ยงของการก่อตัวของแผลเป็นที่หมดตัวในผู้หญิงจะเพิ่มขึ้นสาเหตุของการผ่าตัดที่รกลอกตัวก่อนกำหนดการนำเสนอแบบเต็มระยะเวลาที่ปราศจากน้ำเป็นเวลานานเช่นเดียวกับภาวะครรภ์รุนแรงโรคอ้วนและโรคโลหิตจางเป็นเวลานาน ความแตกต่างทั้งหมดนี้หลังการผ่าตัดนำไปสู่สภาวะของภาวะภูมิคุ้มกันบกพร่องขั้นรุนแรงชั่วคราวซึ่งนำไปสู่การรักษาแผลในมดลูกอย่างไม่เหมาะสม
ความสม่ำเสมอและความล้มเหลว - บรรทัดฐาน
เมื่อการผ่าตัดคลอดเป็นเรื่องที่หาได้ยากคำถามเกี่ยวกับความสม่ำเสมอหรือความล้มเหลวของแผลเป็นแทบจะไม่เกิดขึ้น ตอนนี้สัดส่วนของการผ่าตัดคลอดเพิ่มขึ้นดังนั้นจำนวนของหลายคนที่มีแผลเป็นที่มดลูกก็อยู่ที่ประมาณ 15-20% แม้จะมีตัวเลขที่น่าประทับใจเหล่านี้ แต่ก็ไม่มีมาตรฐานเดียวในรัสเซียที่จะถือว่าแผลเป็นเป็นแผลเป็นที่ร่ำรวยหรือด้อยกว่า แม้ว่าคำถามนี้จะขึ้นอยู่กับดุลยพินิจของแพทย์และความคิดเห็นของแพทย์อาจแตกต่างกันมาก
พวกเขามีความคล้ายคลึงกันเฉพาะในกรณีที่แผลเป็นควรได้รับการพิจารณาว่ามีความมั่งคั่งซึ่งเป็นเนื้อเดียวกันตลอดความยาวไม่มีการทำให้ผอมบางบริเวณที่มีการแพร่กระจายทางพยาธิวิทยาของเนื้อเยื่อเกี่ยวพัน ในแง่อื่น ๆ จิตใจทางการแพทย์ที่ดีที่สุดของโลกยังไม่ได้มีความเห็นร่วมกัน
นักวิทยาศาสตร์ชาวรัสเซียและศัลยแพทย์ฝึกหัด Lebedev และ Strizhakov ได้ทุ่มเทเวลาหลายปีในการศึกษาทางคลินิกและสัณฐานวิทยาของเนื้อเยื่อแผลเป็นที่ถูกตัดออกซึ่งได้รับในระหว่างการผ่าตัด CS ซ้ำ ๆ ผลงานของพวกเขาคือข้อมูลต่อไปนี้เกี่ยวกับความหนาที่อนุญาตของแผลเป็นในบรรทัดฐาน:
องค์การอนามัยโลก (WHO) จากผลการศึกษาของยุโรปอ้างว่าความหนาขั้นต่ำที่อนุญาตของแผลเป็นที่ร่ำรวยซึ่งแม้กระทั่งการคลอดบุตรตามธรรมชาติซ้ำ ๆ ก็ค่อนข้างเป็นไปได้ (หากเคยผ่าตัดคลอดเพียงครั้งเดียวก่อนหน้านี้) คือ 3.5 มม. (เป็นระยะเวลาตั้งแต่ 36 ถึง 36) 38 สัปดาห์) ไม่แนะนำให้มีการก่อตัวของความหนาที่เล็กลงถือว่าไม่สามารถป้องกันได้ แต่การคลอดบุตรโดยอิสระไม่เป็นที่พึงปรารถนา
ตัวอย่างเช่นในแคนาดาเป็นที่ยอมรับกันโดยทั่วไปในการวัดรอยแผลเป็นสำหรับหญิงตั้งครรภ์ที่กำลังจะคลอดด้วยวิธีทางสรีรวิทยาโดยสมบูรณ์เท่านั้น - ทางช่องคลอด เมื่อถึง 38 สัปดาห์ความหนา 2 มม. ถือว่ายอมรับได้ และในสวิตเซอร์แลนด์ความหนาที่อนุญาตก่อนคลอดคือ 2.5 มม. สำหรับสตรีที่ไม่ได้ตั้งครรภ์ที่เพิ่งคิดจะมีลูกอีกคนโดยค่าเริ่มต้นในรัสเซียถือว่าเป็นเรื่องปกติที่จะมีความหนามากกว่า 2.5 มม. สิ่งที่น้อยกว่าอย่างมีนัยสำคัญจะเพิ่มความเสี่ยงของการแตกของมดลูกไม่เพียง แต่ในระหว่างการหดตัวเท่านั้น แต่ยังนานก่อนหน้านี้ด้วยในขณะที่อุ้มเด็ก
นักวินิจฉัยโรคบางคนมั่นใจอย่างเต็มที่ว่าความหนาของตัวเองมีผลเพียงเล็กน้อยต่อความเป็นไปได้ที่จะเกิดการแตกของอวัยวะสืบพันธุ์ซึ่งเป็นความสม่ำเสมอตลอดความยาวที่มีความสำคัญ สิ่งนี้ได้รับการยืนยันทางอ้อมจากการปฏิบัติ: บางครั้งผู้หญิงที่มีแผลเป็นขนาด 2 มม. สามารถอุ้มเด็กได้อย่างสมบูรณ์แบบซึ่งจะปรากฏตรงเวลาโดยการทำ CS ซ้ำและมีรอยแผลเป็น 5 มม.
ควรสังเกตว่าแผลเป็นใด ๆ บนมดลูกจะเพิ่มโอกาสในการตั้งครรภ์ทางพยาธิวิทยา โรคที่พบบ่อยเนื่องจากแผลเป็นมีดังนี้:
- การแท้ง;
- ภาวะมีบุตรยาก;
- พัฒนาการของทารกในครรภ์ล่าช้า
- รกเกาะต่ำ;
- ความเสี่ยงของการปลด "สถานที่ของเด็ก" ก่อนกำหนด;
- ความไม่เพียงพอของทารกในครรภ์
- การฝังตัวทั้งหมดของรกเข้าไปในบริเวณแผลเป็นอาจจำเป็นต้องมีการถอด "เบาะของเด็ก" ออกพร้อมกับมดลูก
ที่อันตรายที่สุดคือการแตกของมดลูก อวัยวะสืบพันธุ์เติบโตขึ้นพร้อมกับทารกเนื้อเยื่อมดลูกถูกยืดออกมีคอลลาเจนและไมโอไซต์น้อยในบริเวณแผลเป็นดังนั้นแผลเป็นจึงถูกยืดออกมากไม่ดี การแตกของมดลูกในระหว่างตั้งครรภ์นำไปสู่การมีเลือดออกภายในอย่างรุนแรงซึ่งมักทำให้แม่และทารกในครรภ์เสียชีวิต หากการแตกเกิดขึ้นในการคลอดบุตรมีโอกาสรอด
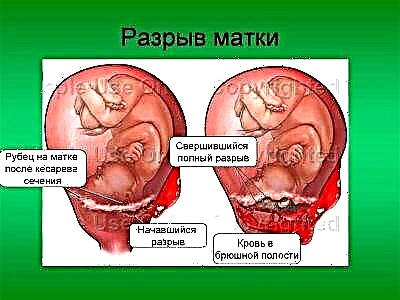
การวินิจฉัย
ด้วยการวินิจฉัยสภาพของแผลเป็นในรัสเซียและในโลกทุกอย่างไม่ใช่วิธีที่ดีที่สุด Overdiagnosis มีผลเหนือกว่าเมื่อผู้หญิงที่มีแผลเป็นขนาด 6 มม. ได้รับการบอกเล่าเกี่ยวกับโอกาสที่จะเกิดการแตกและชักชวนให้ทำแท้งเพื่อไม่ให้เสี่ยง นี่เป็นผลที่เข้าใจได้จากการขาดมาตรฐานที่สม่ำเสมอในการพิจารณาความสม่ำเสมอของรอยแผลเป็น
อย่างไรก็ตามจำเป็นต้องตรวจสอบสภาพของเขา และขอแนะนำให้เริ่มดำเนินการนี้แล้ว 8-9 เดือนหลังจากการผ่าตัด เชื่อกันว่าในเวลานี้แผลเป็น "เผย" "ความประหลาดใจ" ทั้งหมดให้กับแพทย์วินิจฉัย ไม่ว่าในกรณีใดก่อนที่จะวางแผนการตั้งครรภ์ขอแนะนำให้ไปพบแพทย์และตรวจดูรอยต่อด้านในของมดลูก

ในช่วงครึ่งหลังของการตั้งครรภ์ขอแนะนำให้ทราบความหนาและโครงสร้างของแผลเป็นอย่างน้อยทุกๆ 3 สัปดาห์และในเดือนที่แล้ว - ทุกๆ 10 วัน
มีวิธีการวินิจฉัยอะไรบ้าง?
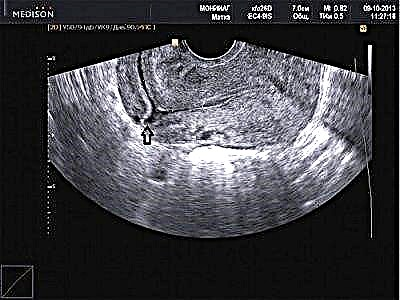
อัลตราซาวด์
วิธีนี้เป็นวิธีที่แพร่หลายมากที่สุดแม้ว่าประสิทธิภาพสำหรับวัตถุประสงค์เหล่านี้จะทำให้เกิดคำถามมากมายในชุมชนวิชาชีพ อย่างไรก็ตามการตรวจรอยแผลเป็นเพื่อความสม่ำเสมอและความสามารถในการทนต่อการตั้งครรภ์อีกครั้งควรเริ่มต้นด้วยการวินิจฉัยอัลตราซาวนด์ การตรวจจะดำเนินการโดยใช้เซ็นเซอร์ตรวจช่องท้องและช่องท้อง ตัวบ่งชี้ของการตรวจทางช่องคลอดถือว่ามีความน่าเชื่อถือมากขึ้น
แพทย์จะกำหนดขอบเขตของแผลเป็นสามารถวัดความหนาของชั้นกล้ามเนื้อที่เหลือและกำหนดช่องว่างใต้แผลเป็น แพทย์จะประกาศแผลเป็นที่หมดตัวหากความลึก 50% หรือมากกว่านั้นสัมพันธ์กับชั้นกล้ามเนื้อที่เหลือ
ผลอัลตราซาวด์ไม่สามารถพิจารณาได้ 100% เชื่อถือได้ ผู้เชี่ยวชาญด้านการวินิจฉัยด้วยอัลตร้าซาวด์เองกล่าวว่าพวกเขากำลังให้การสนับสนุนเบื้องต้นหรือเสริมในการวินิจฉัยเนื้อเยื่อแผลเป็นเท่านั้น
แต่เห็นได้ชัดว่าไม่คุ้มค่าที่จะห้ามผู้หญิงคลอดบุตรหรือยืนยันที่จะยุติการตั้งครรภ์เนื่องจากมีแผลเป็นบาง ๆ ตามผลของอัลตราซาวนด์ ข้อมูลรายละเอียดเพิ่มเติมเกี่ยวกับอัลตร้าซาวด์เกี่ยวกับสภาพของแผลเป็นหลังการผ่าตัดคลอดสามารถหาได้ก่อนการตั้งครรภ์และในไตรมาสแรก ในช่วงท้ายของการตั้งครรภ์การประเมินอย่างเพียงพอเป็นเรื่องยาก
Hysterography
เป็นวิธีที่มีประสิทธิภาพในการประเมินรอยแผลเป็น แต่มีความแตกต่างในตัวเอง จะดำเนินการสำหรับสตรีที่ไม่ได้ตั้งครรภ์เท่านั้นเนื่องจากเกี่ยวข้องกับการสัมผัสกับรังสีเอกซ์ ในความเป็นจริงวิธีนี้คือการเอ็กซ์เรย์ของมดลูกและท่อโดยใช้ตัวแทนความคมชัด
ขั้นตอนที่มีความแม่นยำ 97% ทำให้สามารถเห็นสัญญาณของการเกิดแผลเป็นทางพยาธิวิทยาได้ แต่วิธีนี้ไม่อนุญาตให้ระบุสาเหตุที่แท้จริงของสิ่งที่เกิดขึ้นและทำการคาดคะเน ตัวอย่างเช่นการวินิจฉัย "endometriosis แผลเป็นหลังผ่าตัด" บนพื้นฐานของภาพเอ็กซ์เรย์ที่ได้รับจะไม่ได้ผลเป็นไปได้ว่าจำเป็นต้องใช้ MRI ของมดลูก แผลเป็นที่ไม่สอดคล้องกันอาจบ่งชี้ได้จากการเคลื่อนตัวของมดลูกไปข้างหน้าเล็กน้อยตามผลของการผ่าตัดมดลูกความไม่สม่ำเสมอและฟันปลาของรูปทรงข้อบกพร่องในการเติมมดลูกด้วยสารละลายที่ตัดกัน
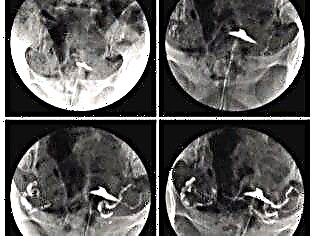
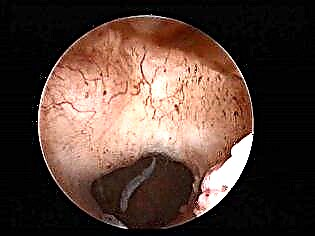
Hysteroscopy
วิธีนี้ยังแสดงถึงการไม่มีการตั้งครรภ์ในขณะที่ทำการตรวจ อุปกรณ์ออปติคอล (ส่วนหนึ่งของฮิสทีเรีย) ถูกสอดเข้าไปในมดลูกและแพทย์จะเห็นทุกสิ่งที่เกิดขึ้นภายในอวัยวะสืบพันธุ์บนหน้าจอ วิธีนี้ถือเป็นหนึ่งในวิธีที่ถูกต้องที่สุดในปัจจุบัน แผลเป็นที่ไม่มีความสามารถบนมดลูกมีลักษณะเป็นริ้วสีขาว (ถ้าเนื้อเยื่อเกี่ยวพันมีลักษณะเด่น) อาจสังเกตเห็นการหดตัวได้ (ถ้าแผลเป็นบาง ๆ )
การรักษา
ไม่ได้รับการยอมรับในการรักษาแผลเป็นไม่มีวิธีการใด ๆ หากเป็นที่ยอมรับว่าติดกับไข่แล้วขอแนะนำให้ทำแท้ง ในกรณีอื่น ๆ แพทย์จะพิจารณาถึงลักษณะเฉพาะของแผลเป็นเพื่อจัดการการตั้งครรภ์และวางแผนเทคนิคการคลอด แผลเป็นที่ไม่สม่ำเสมออย่างรุนแรงสามารถผ่าตัดออกได้เท่านั้น สำหรับสิ่งนี้ผู้หญิงจะต้องผ่าตัดตัดตอนอีกครั้ง แต่ไม่มีใครรับประกันได้ว่าแผลเป็นใหม่ที่เกิดขึ้นในอีกไม่กี่ปีจะมีความเจริญรุ่งเรืองมากขึ้น
จากความคิดเห็นของผู้หญิงและแพทย์พบว่าภาวะแทรกซ้อนเช่นการแตกของมดลูกไม่ใช่เรื่องปกติในทางปฏิบัติ แต่มันจะไม่มีความรับผิดชอบที่จะเพิกเฉยต่อความเสี่ยงนี้ ผู้หญิงไม่ควรสิ้นหวังแม้ว่าแพทย์จะบอกว่าเธอเป็นเจ้าของตะเข็บที่มีหนี้สินล้นพ้นตัวก็ตาม มีคลินิกและแพทย์เฉพาะบุคคลที่เชี่ยวชาญในการจัดการการตั้งครรภ์ด้วยการเย็บมดลูกที่มีปัญหา เนื่องจากไม่มีมาตรฐานดังที่เราพบจึงมีความหวังอยู่เสมอ

สิ่งสำคัญคือต้องรักษาช่วงเวลาไว้เท่านั้น - ไม่ควรตั้งครรภ์เร็วกว่า 2 ปีหลังจากการผ่าตัดคลอดก่อนหน้านี้ให้ปฏิบัติตามคำแนะนำของแพทย์ทั้งหมดในช่วงหลังผ่าตัด สิ่งนี้จะช่วยเพิ่มโอกาสในการตั้งครรภ์ซ้ำได้อย่างมีนัยสำคัญ
สำหรับแผลเป็นที่มดลูกหลังการผ่าตัดคลอดระหว่างการตั้งครรภ์ครั้งต่อไปโปรดดูวิดีโอต่อไปนี้



